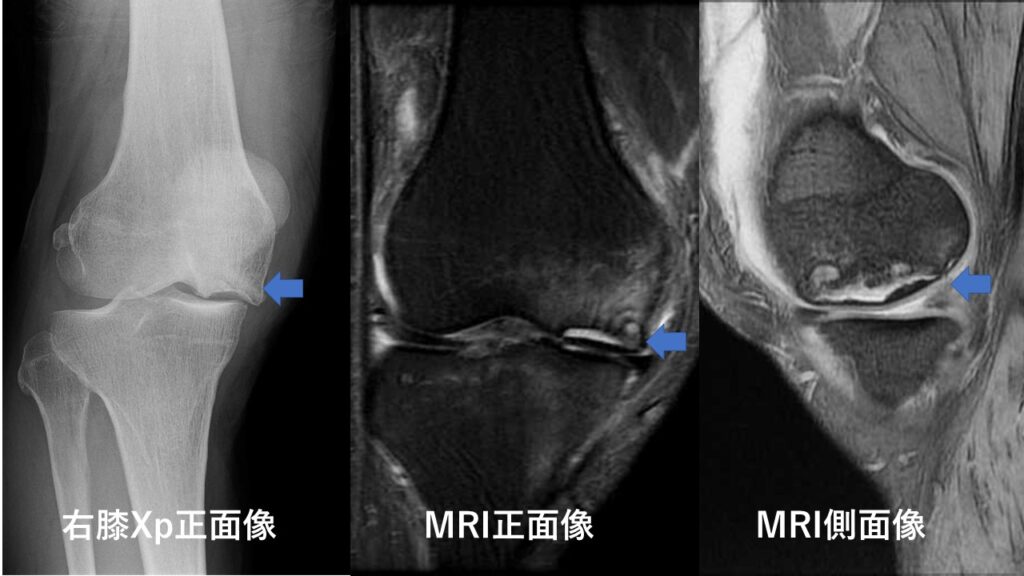
特発性大腿骨骨壊死と脛骨骨壊死
膝関節は、骨・軟骨・半月板で構成されています。変形性膝関節症は、主に軟骨磨耗により変形をきたす疾患です。特発性膝骨壊死には主に大腿骨におこる特発性大腿骨(内顆)骨壊死と脛骨におこる特発性脛骨(内顆)骨壊死があります。特発性骨壊死は、軟骨は残存しているが、おそらく軟骨下または骨内に小さな骨折を起こし骨内浮腫による痛みを生じ、進行すると顆部が凹み変形をきたす疾患と考えています。
60歳以上の女性に起こりやすく、ベースには、女性特有の骨脆弱化・骨粗しょう症があります。
特発性膝骨壊死は、膝の持っている能力を超えた負荷がかかり、骨髄に微細骨折を起こしている状態と考えています。
よって、O脚の程度が強く、病変が大きいと手術になる場合が多くなります。
起こり始めは軟骨の病気ではないのでヒアルロン酸関節内注射は効果がありません。
強い膝痛が1か月以上続く方は、初期ではレントゲン像で異常がみられない(下項目レントゲン像の Stage 1)ため、当院を受診しMRI検査を受けることをお勧めします。MRIが発達してからMRI上の軟骨欠損に伴う骨壊死様所見をもつものも膝骨壊死という先生もいますが、今のところコンセンサスは得られていないと思います。
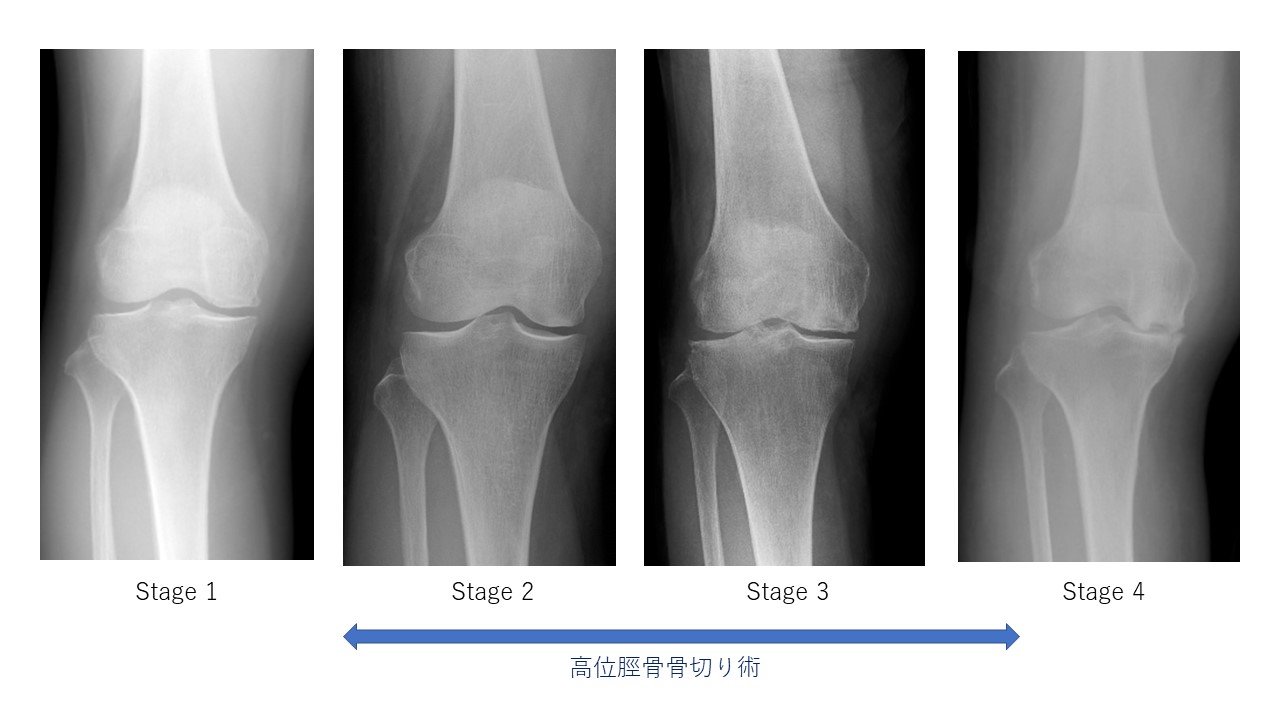
特発性大腿骨骨壊死のレントゲン分類
下のレントゲン像のように進行例では Stage 1 から 4 と進みます。手術しなくても治まる例と手術しなけれは痛みが治まらない例があります。Stage 1 は、レントゲン像で異常がみられません。Stage 2 になると骨壊死がみられます。この時点で病院を受診される患者さんが多いです。ここが骨切り手術をうけるいいタイミングです。Stage 3 ははっきりとした骨壊死がみられます。Stage 4 は骨壊死のため軟骨が消失しています。ここでレントゲンを撮ると、もともと軟骨が消失していて、MRI上の骨壊死様がみられたものと区別がつかなくなります。こういう場合は、反対側の膝も撮影し、比べてみるのがいいと思います。
手術治療は膝骨壊死の骨切り術を参考にしてください。
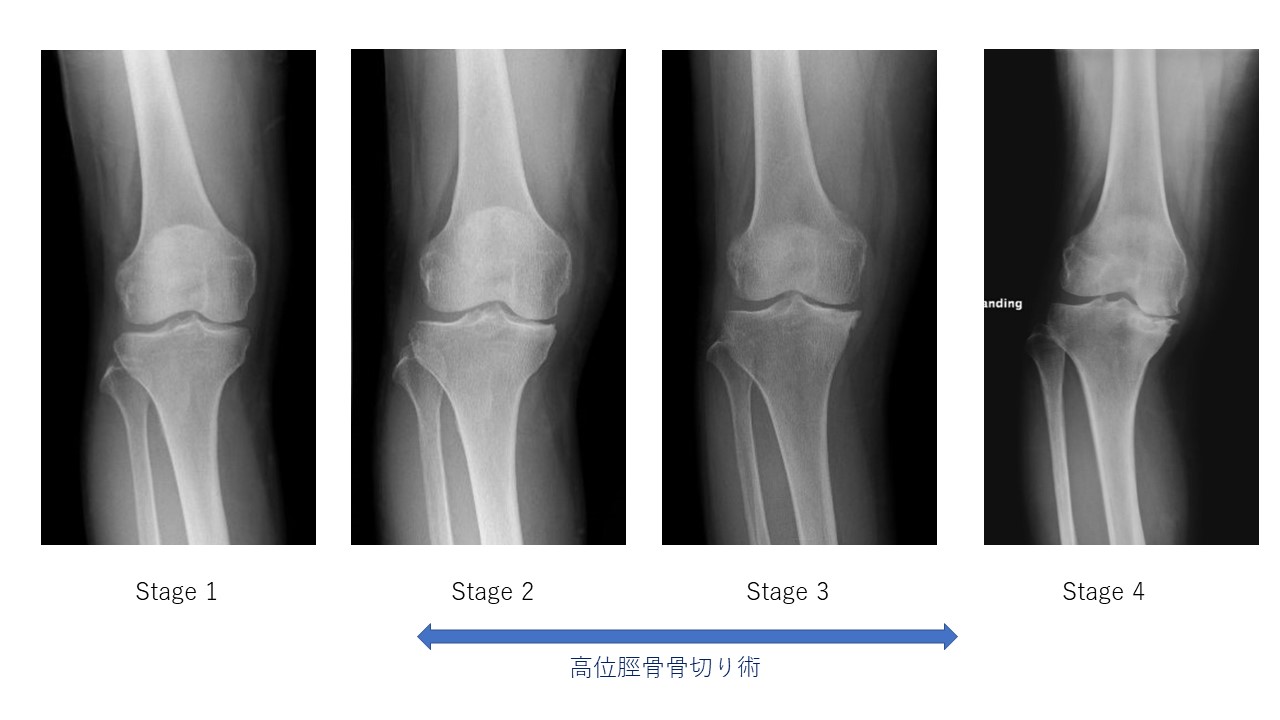
特発性脛骨骨壊死のレントゲン分類
特発性脛骨骨壊死は、進行してから受診される患者さんが多いです。Stage 1 は、レントゲン像で異常がみられません。Stage 2 になると骨壊死がみられます。この時点で病院を受診される患者さんが多いです。ここが骨切り手術をうけるいいタイミングです。Stage 3 ははっきりとした骨壊死がみられます。Stage 4 は骨壊死のため軟骨が消失しています。
手術治療は膝骨壊死の骨切り術を参考にしてください。
発症と進行
原因が不明であるという意味の特発性がついていますが、原因があるはずです。発症には骨脆弱化が、進行にはもともとのアライメント(どの程度O脚だったか)、発症時の病変の大きさが関係していることを世界に先駆け報告しています。
私の統計調査では、膝外側角 180° 以上、MRIで深さが20㎜を超えるものは、いずれ痛くなる可能性が高いです。
特発性大腿骨骨壊死で今わかっていること
特発性膝骨壊死症の中で大腿骨側に生じる特発性大腿骨(内顆)骨壊死の病因は、おそらく多因子で、原因が別々だが同じ画像所見を呈するものに同じ名前をつけていると思います。
診断は、Lotke 教授が論文に書いているように臨床的特徴として突然の発症、激しい膝痛、内側顆の圧痛の3つの症状を呈します。画像所見はレントゲンまたはMRIで内側顆荷重部に限ります。
危険因子を発症と進行の2つに分けると、発症の危険因子は、女性、年齢が60歳以上、軽度の軟骨変性がもともとあることが多く、低骨密度すなわち骨粗しょう症、半月板変性または逸脱となります。
進行の危険因子は、レントゲンまたはMRIでの病変の大きさと、O脚変形度すなわちアライメントです。
SONKの病因は、おそらく多因子。
Zanetti et al. Acta Radiol 44:525-31,2003. Robertson DD et al. J Bone Joint Surg Br 91:190-5, 2009.
SONKの診断
臨床的特徴
・突然の発症、激しい膝痛、内側顆の圧痛。
画像所見
・内側顆荷重部に限る。
Ahlback S et al. Arthritis Rheum 11:705-33, 1968. Lotke PA et al. J Bone Joint Surg Am 59:617-21, 1977.
発症の危険因子
・女性
Ahlback S et al. Arthritis Rheum 11:705-33, 1968. Aglietti P et al. J Bone Joint Surg Br 65:588-97, 1983. Lotke PA et al. J Bone Joint Surg Am 70:470-73, 1988.
・年齢(55または60歳以上)
Ahlback S et al. Arthritis Rheum 11:705-33, 1968. Muheim G, Bohne WH J Bone Joint Surg Br 52:605-612, 1970. Lotke PA et al. J Bone Joint Surg Am 70:470-73, 1988.
・軟骨変性
Houpt JB et al. Semin Arthritis Rheum 13:212-227, 1983. Zywiel MG et al. Orthop Clin North Am 40:193-211, 2009.
・低骨密度
Houpt JB et al. 13:212-227, 1983. Zanetti M et al. Acta Radiol 44:525-531 2003. Akamatsu Y et al. Acta Orthop 83: 249–255, 2012. Holland JC et al. J Anat 222:231-238, 2013.
・半月板
Robertson DD et al. J Bone Joint Surg Br 91:190-195, 2009. Sung JH et al. Arthroscopy 29:726-732, 2013. ・内側半月板後根損傷(MMPRT) Under constraction.
進行の危険因子
・病変サイズ
レントゲン
Muheim G, Bohne WH J Bone Joint Surg Br 52:605-612, 1970. Lotke PA et al. Clin Orthop Relat Res 171:109-116, 1982. Aglietti P et al. J Bone Joint Surg Br 65:588-97, 1983.
MRI
Bjorkengren AG et al. Am J Roentgenol 154:331-336, 1990. Lecouvet FE Am J Roentgenol 170:71-77, 1998. Saito T et al. Arthritis Rheum 46:1813-1819, 2002. Yates PJ et al. Knee 14:112-116, 2007. Akamatsu Y et al. KSSTA 25:477-484, 2017.
骨壊死の関節鏡所見